脳卒中片麻痺の異常歩行パターンはただ歩く練習をしただけでは治らないって本当?
はじめに
脳卒中片麻痺になると、たとえ杖などをついて歩けるようになったとしても、脳卒中片麻痺に特徴的な異常歩行パターンになってしまうことがあります。
代表的なものを以下に示してみますね。
⑴ 麻痺側の膝を伸ばしたまま麻痺側の下肢をやや外側にぶん回すようにして振り出す「ぶん回し歩行」
⑵ 麻痺側の骨盤が後ろに引けたまま健側の腕や肩を麻痺側より前に突き出すように体をハスに構えて健側の手の杖に依存して歩く「健側依存型歩行」
⑶ 麻痺側の足を過剰に持ち上げて一歩一歩を足でハンコを押すように力んで歩く「スタンプ歩行」
などが挙げられます。
なぜこのような歩行パターンになってしまうのかといえば、それは脳卒中片麻痺による運動制御の問題が影響しているのです。
つまりは脳卒中の急性期からなんとか頑張って歩こうと努力した結果、脳卒中片麻痺に特徴的な運動制御の障害を代償する仕組みによって、自然と異常歩行パターンに陥ってしまっているのです。
そしてこれらの異常歩行パターンは異常な代償運動による歩行ですから、長期間継続すると、膝関節の変形や円背の進行などの様々な問題が起こってきます。
ですからこの異常歩行パターンから抜け出して、より健全な歩行パターンに近づけていきたいのです。
しかし現在主流になっている日常生活動作練習による「単に上手に歩くように意識しながら頑張って歩く」的な歩行練習では、この脳卒中片麻痺の異常歩行パターンから抜け出すことはできません。
なぜならこの日常生活動作練習的な歩行練習は、異常歩行パターンを上手に行うための歩行練習になってしまうからです。
異常歩行パターンから抜け出して、歩行を正常に近づけるためには、脳の運動神経がどのように歩行を制御しており、脳卒中片麻痺では歩行制御はどのように障害されているのか?
またその問題を科学的にどのようにアプローチして改善していくのかを明確にリハビリテーションを進めなければなりません。
今回はヒトの直立2足歩行の制御がどのように行われ、脳卒中片麻痺ではどのような問題が起きているのか!
またそれをどのようにアプローチして異常歩行パターンから抜け出して歩行を正常に近づけていくのかについて、なるべく分かり易く解説したいと思います。
どうぞよろしくお願いいたします。
正常なヒトの直立2足歩行の制御!
まずは正常な歩行を脳がどのように制御しているのかについて解説していきますね。
私たちの直立2足歩行は非常に高度な姿勢制御や運動制御で行われていますが、その反面私たちはぼんやり考え事をしながら、スマホをいじりながらほとんど無意識に歩くことができます。
これはヒトの直立2足歩行が大脳皮質だけでなく、その下の大脳基底核や脳幹部によって自動的に制御される仕組みがあることが示唆されています。
これらの歩行制御の仕組みについてまずは解説を行います。
歩行の開始時には大脳皮質が深く関与します
まず歩き始める時には、おそらく私たちは「あそこに歩いて行こう」と目的と意識を持って第一歩を踏み出します。
全く意識せずにフラフラと歩き出したのでは、それではまるで夢遊病ですからね。
ですから目的を意識を持って第一歩を踏み出す場合は、これは大脳皮質が関与した意識的な行動になります。
具体的には高次運動野で、目的方向に向かって歩き出す歩行運動プログラムとそれを支える姿勢制御プログラムが作成されます。
網様体脊髄路系による姿勢制御
姿勢制御プログラムの方は、ただ何の準備もなしに片足をあげれば転んでしまいますから、そうならないように、上げる方の足と反対側の足に重心を移して、体幹を安定させるように少し筋肉に緊張を持たせるなどの準備をします。
これを『予期的姿勢制御プログラム』とよび、実際に足を振り出す直前に「網様体脊髄路系」を経由して体幹の姿勢制御を無意識的に行います。
皮質脊髄路による足の振り出し
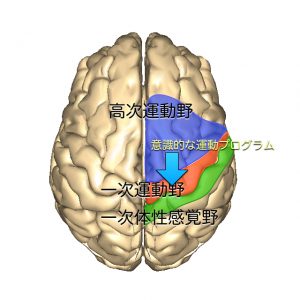
ついで実際に歩く運動プログラムですが、これは高次運動野からそのすぐ後ろにある一次運動野にプログラムが送られ、そこで具体的な足を振り出す運動指令が作られます。

そして一次運動野から「皮質脊髄路系」を経由して意識的な第一歩を踏み出す歩行制御が行われます。
しかしここで注意すべき点があります
たとえ目的を持って意識して歩行の第一歩目を踏み出したとしても、「まずは右足をあの辺りにしっかり踏み出そう」とか考えて踏み出したりはしていないということです。
つまり「あっちに歩いて行こう」と意識はしているけれども、足の振り出し方や歩幅、力加減などは自動的に調節してくれる仕組みが「皮質脊髄路系」の運動制御にもあるということです。
つまり歩き出すことは意識しているけれども、細かい歩き方や歩幅や力加減なんかは半自動化されて無意識に行っているということです。
この半自動化の仕組みは大脳皮質のすぐ下にある「大脳基底核」と「視床」によって調節されています。

一次運動野で作られた足を踏み出す運動プログラムは、実はいったんは大脳基底核と視床に送られます。

そしてこの視床は様々な感覚情報が集まる感覚情報の中継核であり、視床で運動指令と感覚情報が統合されて動作の調節が行われます。
この時に大脳基底核が視床の運動に対するアクセルとブレーキ(促通と抑制)の制御を行います。
この仕組みは動作の熟練にも関係していて、この運動制御を繰り返すことで、動作と結果起こった感覚のフィードバック情報が視床に蓄積され、動作がよりスムースに安定して行えるようになります。

ですから子供は歩き始めはヨチヨチ歩きですが、徐々に視床に運動制御のノウハウを蓄えて、しっかりと歩けるようになっていくのです。
脳卒中片麻痺の場合は、手足の麻痺によってそれまでの運動制御のノウハウの蓄積が失われていますから、それをキチンと改善しないと、常に大脳皮質をフル回転させて一歩一歩を強く意識した歩行パターンから脱出できないことになってしまいます。
歩行の継続には大脳皮質の関与を減らして脳幹部以下での制御を行います

目的を持って歩行の一歩を踏み出すには大脳皮質による意思を持った運動制御が必要になります。
しかしいったん歩き出してしまえば、方向転換や障害物を回避するなどの意識的な動作を除けば、私たちは歩行自体をあまり意識することなく歩き続けることが可能です。
すなわち「ぼんやり考え事」をしたり「スマホをいじりながら」歩き続けることができるのです。

これは継続的な歩行の制御を大脳皮質の神経活動に依存せず、大脳皮質の下の脳幹部以下の神経によって歩行制御ができる機能があるからです。
大脳皮質に依存せずに歩行を継続する制御機構には以下の仕組みがあります
⑴ 脳幹部にある中脳歩行誘発中枢による歩行制御の仕組み
⑵ 脊髄の各節にある中枢歩行パターン発生器(CPG)
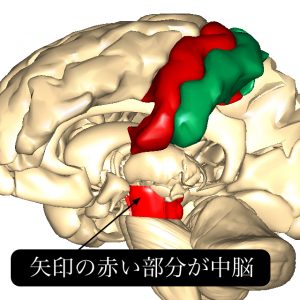
これらの脳幹部以下に存在する歩行運動を自動的に生み出すシステムにより、大脳皮質の神経活動に依存せずに歩行を継続することが可能になっています。
左右の足を振り子のように自動的に振出して、大脳皮質に依存せずに歩行を継続することができるのです。
実際には脳幹部にある歩行誘発中枢に対して大脳や大脳基底核などからの制御が行われており、大脳からの指令が全くない状態では歩くことはできないと思われます。
また感情などからの影響も受けるようになっているため、慌てている時には早足になり、ぼんやりしている時にはゆっくり歩くなどの、その時の感情により歩行に違いがあります。
そして坂道の登りや下りなどに対応して歩き方のパターンを変更するような柔軟な機能もあるようです。
脳卒中片麻痺になると特徴的な異常歩行パターンになるのはなぜ?

では脳卒中片麻痺になるとどうして「ぶん回し歩行」などの特徴的な異常歩行パターンになってしまうのでしょう?
その原因を脳の運動制御の問題から分析してみたいと思います。
⑴ 「ぶん回し歩行」になる原因について!
脳卒中片麻痺で最もよくみられる歩行パターンの一つがこの「ぶん回し歩行」ですね。
麻痺側の膝を伸ばしたまま麻痺側の下肢をやや外側にぶん回すようにして前に振り出すことから「ぶん回し歩行パターン」と呼ばれています。
脳卒中片麻痺において、この「ぶん回し歩行パターン」に陥りやすい理由としては、「皮質脊髄路系」と「網様体脊髄路系」のそれぞれの運動制御系が、脳卒中によって異なる障害の受け方をすることが原因となっています。
「皮質脊髄路系」の運動制御の特徴

まずは皮質脊髄路系の運動制御ですが、一次運動野から始まる皮質脊髄路系は意識的に手足を動かす運動を制御しています。
また皮質脊髄路は、その神経経路のほとんどが延髄で錐体交叉して反対側の手足の運動を制御するために、脳卒中による影響を受けやすく、片側の大脳半球の脳卒中により反対側の手足の麻痺がはっきり出る傾向があります。
「網様体脊髄路系」の運動制御の特徴

網様体脊髄路系の運動制御は主に無意識的に行われる体幹筋による姿勢制御をおこなっています。
ですから運動の制御は主に手足ではなく、背骨や肩や腰の運動を制御することになります。
また網様体脊髄路は、その神経支配が両側性であるため脳卒中による片麻痺の影響を受けにくく、そのために姿勢を制御する体幹の筋肉などには強い麻痺が出にくい傾向があります。
脳卒中で「ぶん回し歩行」になる原因はどんなことなのでしょう?
歩行運動に注目してみると、まずは皮質脊髄路の障害により麻痺側の足の振り出しが麻痺してできにくくなります。
それに対して網様体脊髄路が制御する骨盤の運動は麻痺しにくいため、足の振り出しを助けるために、無意識のうちに代償的に麻痺側の骨盤を引き上げて、足の振り出しをサポートします。
骨盤が上に引き上げられた状態では、かえって股関節を曲げたり膝を曲げたりすることが難しくなりますので、下肢は突っ張るように伸ばしたまま、やや外側に足を回すようにして足を前に振り出すようになります。
これで「ぶん回し歩行パターン」の完成です。
ぶん回し歩行パターンからの離脱方法
ぶん回し歩行パターンは脳卒中片麻痺の運動制御の自然な代償運動から起こっていますから、ただ一生懸命に歩くだけの歩行練習をしても良くはなりません。
かえってぶん回し歩行パターンを強化してしまいます。
ぶん回し歩行パターンから抜け出すためには、正しく麻痺側の下肢の股関節や膝関節のコントロールを改善するようなアプローチを中心に行っていく必要があります。
安易に麻痺側の骨盤で代償するのではなく、麻痺側の股関節や膝関節のコントロールを取り戻すアプローチを行う必要があります。
また麻痺側の足の指や足関節の運動機能を高めて、歩くときの麻痺側の足の蹴り出しが少しでも行えるようにアプローチすることも大切です。
⑵ 「健側依存型歩行」になる原因について!
「健側依存型歩行」とは麻痺側の骨盤が後ろに引けたまま健側の腕や肩を麻痺側より前に突き出すように体をハスに構えて健側の手の杖に依存して歩く歩行パターンです。
やや前かがみになって、健側を前に杖を突き出すように突いて、麻痺側の特に腰を後ろに引くようにして体を斜めにするようにして歩く姿勢が印象的な歩き方です。
特にこの歩き方は高齢の脳卒中の方に多いように感じます。
この「健側依存型歩行パターン」になる原因としては、「網様体脊髄路」による体幹の支持能力と姿勢制御機能の低下が原因となっています。
網様体脊髄路は両側性神経支配であるために、脳卒中による体幹の麻痺が起こりにくいと言われています。

しかし両側性神経支配であるために、例えば右の大脳半球の脳卒中により、右側の網様体脊髄路が障害された場合、両側の体幹の筋肉を制御する神経支配が障害されることになります。
つまり右の網様体脊髄路が機能しなくなることで、両側体幹の姿勢制御をする筋肉への神経支配が左側の網様体脊髄路による制御のみになります。
つまり姿勢制御をする神経が半分になってしまうため、いわば姿勢制御筋の不全麻痺のような状態になります。
そのために姿勢を制御する体幹の筋力が大きく低下します。
さらにそこに麻痺側の皮質脊髄路の障害により、麻痺側の下肢の麻痺が加わって、麻痺側の骨盤周囲の安定性が大きく低下します。
そのために麻痺側の腰に体重を乗せることが難しいため、麻痺側の骨盤を後ろに引くようにしながら、健側に過度に依存した歩き方になってしまいます。
これが「健側依存型歩行」の原因です。
「健側依存型歩行」からの離脱方法
この「健側依存型歩行」は、麻痺側の骨盤周囲の支持力と姿勢制御能力の低下が原因となっています。
ですから麻痺側の股間節周囲の筋肉の運動制御を高めることが一番大切なアプローチの要になります。
また姿勢制御機能に関わる感覚情報を統合している『身体図式』の生成機能を高めるためのアプローチも必要になってきます。
⑶ 「スタンプ歩行」になる原因について!
「スタンプ歩行」とは麻痺側の足を過剰に持ち上げて一歩一歩を足でハンコを押すように力んで歩く異常歩行パターンです。
この「スタンプ歩行」になる原因は、脳卒中により意識的に足を振り出す歩行を大脳皮質の運動野で制御する場合、大脳基底核と視床により、その動作を半自動化する仕組みがうまく働かなくなっているため、常に大脳皮質が関与する形で、一歩一歩を強く意識しながら歩行を行うようになります。

本来であれば、大脳皮質が関与して意識的に歩行の制御を続けていくと、徐々に大脳基底核と視床に運動制御のノウハウが再度蓄積されて、歩行の半自動化が進むはずなのです。
しかし何らかの原因で視床への運動制御ノウハウの蓄積が妨げられることで、いつまでも大脳皮質で強く意識した歩行を一歩一歩行うことになってしまいます。
これが「スタンプ歩行」の原因となります。
「スタンプ歩行」からの離脱方法
何とか「スタンプ歩行」からの離脱を行いたいと思います。
それには何とか大脳基底核と視床による半自動的に歩行できる運動制御システムを再構築しなければなりません。
これが結構大変なのですが、まずはご自分が安定して振り出せる一歩の歩幅や力加減を一定に調節できるように意識しながら練習し、さらにそれをあまり意識しなくても出来るまで熟練するようなアプローチが必要になります。
つまりは大脳皮質で常に歩行を見張っていなくても、ある程度は無意識的に足を振り出せたり、バランスが取れるようになるまで、歩行動作を熟練させていくことが必要になります。
ある程度練習すれば無意識的にでも一定の歩幅や力加減で歩けるようになるはずですので、あとは大脳皮質を使って強く意識して歩く癖を直すような意識も必要になってきます。
脳卒中片麻痺による異常歩行パターンに対するリハビリテーションについて!

脳卒中片麻痺による異常歩行パターンは、脳卒中による歩行制御の問題点と麻痺による代償運動を反映しています。
ですからそこから抜け出して正常な歩行パターンに近づくためには、それらの歩行運動制御の問題点を一つ一つ解決していかなくてはなりません。
単なるただ歩くだけの日常生活動作練習的な歩行リハビリテーションでは効果は期待できないのです。
以下にそのための主なリハビリテーション項目をご紹介します。
脳卒中片麻痺の異常歩行パターンへのリハビリテーション
⑴ 網様体脊髄路の障害による姿勢制御機能と体幹の支持力低下を改善する
⑵ 皮質脊髄路の障害による麻痺側下肢の運動機能を改善する
⑶ 大脳基底核と視床による半自動的な歩行制御機能の改善を図る
⑷ 感覚障害などによる感覚フィードバック機能と身体図式生成能力の向上を図る
⑸ 脳幹部歩行誘発中枢と脊髄CPGによる自動的な歩行運動制御機能を改善する
⑴ 網様体脊髄路の障害による姿勢制御機能と体幹の支持力低下を改善する
網様体脊髄路は歩行動作や手を使った動作などに関連して、その意識的な目的動作を支えるために体幹の筋群などを制御して『予期的姿勢制御』などの無意識的な姿勢制御を行います。
また網様体脊髄路は両側性支配なため、脳卒中による片側の網様体脊髄路の障害によって、両側性に体幹筋群の運動機能の低下が起こります。
いわゆる両側性に体幹筋群の不全麻痺が起こったような状態になりますので、明らかな麻痺はなくとも、姿勢制御能力は低下します。
そのため骨盤の傾きがひどくなったり、身体の傾きを立て直す力が衰えたりしてしまいます。
これが歩行時の姿勢制御に影響を与えることで、歩行の安定性の低下だけでなく、歩行時の姿勢が悪くなったり、歩行パターンが悪くなったりします。
この問題を解決するために、座位や立位での体幹のバランス運動などを改善するアプローチを積極的に行い、体幹の運動機能とバランス機能を高める必要があります。
⑵ 皮質脊髄路の障害による麻痺側下肢の運動機能を改善する
皮質脊髄路は意識的に行われる手足の運動を制御しています。
また皮質脊髄路は延髄で錐体交叉して反対側の手足の運動を制御する、対側性神経支配(反対側)ですから、脳卒中により障害された大脳半球の反対側の手足に麻痺が起こります。
脳卒中片麻痺とはまさにこの皮質脊髄路の障害による反対側の手足の麻痺を指して「片麻痺」と呼んでいるのです。
麻痺側の足が痙性麻痺により強張って動かなくなることで、歩行運動に対して様々な問題が起こります。
例えば麻痺側の下肢の振り出しが困難になったことを代償するために、網様体脊髄路による骨盤運動の代償により「ぶん回し歩行パターン」に陥る問題があります。
また健側がスムースに動かせることに対して、麻痺側が強張って動かせないことで、左右の下肢の振り子運動の周波数が大きく異なってしまい、脳幹部以下での自動的な運動パターンの生成を障害して、常に大脳皮質での歩行コントロールを必要とします。
そうなることで、脳卒中片麻痺の患者さんは常に歩行によって、体力だけでなく精神的にも疲弊する傾向を持っています。
また麻痺側筋肉の痙性による強張りで、運動学習の効果が低下することで、大脳基底核と視床による運動コントロールの熟練が障害され、いつまでたっても安定した歩行が獲得できない問題も起こります。
これらの問題を解決するために、少しでもスムースな麻痺側下肢の自動運動機能を高めるための神経運動ファシリテーションなどのアプローチを積極的に行う必要があります。
⑶ 大脳基底核と視床による半自動的な歩行制御機能の改善を図る
大脳皮質の下に位置する大脳基底核と視床は、大脳皮質の一次運動野と連携して、意識的に行われる歩行運動の運動調節回路を作っています。
大脳基底核と視床による運動コントロール回路が適切に機能することで、私たちは「歩くために一歩を踏み出す」ことは意識するけれども、「あの辺りに右足をしっかりついて踏みしめよう」などと考えなくても、スムースにしっかり歩くことができます。
脳卒中片麻痺になると、麻痺側の手足の運動が質的にも量的にも大きく変化してしまうため、それまで大脳基底核と視床で蓄積された運動制御のデータが使えなくなってしまいます。
また脳梗塞や脳出血の部位によっては、大脳基底核や視床のそれ自体の機能に障害が起こる場合もあります。
それらの問題を踏まえた上で、大脳基底核と視床に脳卒中片麻痺の状態での運動制御のデータを再度蓄積していくアプローチが必要になります。
⑷ 感覚障害などによる感覚フィードバック機能と身体図式生成能力の向上を図る
脳卒中母麻痺によって皮膚感覚などが低下する場合があります。
また急性期の長期運動制限や自律神経機能の障害により、体幹や手足の筋肉が浮腫んで強張り、筋線維内の感覚センサー(筋紡錘など)の機能低下から、体性感覚の低下なども起こります。
さらに麻痺側の手足を動かさないことで、一次体性感覚野などでの腕や肩や腰への注意が低下する場合もあります。
これらの問題が重なると、脳内での『身体図式』の生成が障害されて、運動制御の能力が低下する場合があります。
これらの問題を改善するために、四肢や体幹の筋群のコンデイションを常に良い状態に保つためにマッサージ(深部筋マッサージ)などのアプローチを行ったり、鏡を利用した視覚のフィードバックによる感覚情報の補足などを通して、身体図式の生成能力の改善を図ります。
⑸ 脳幹部歩行誘発中枢と脊髄CPGによる自動的な歩行運動制御機能を改善する
私たちがスマホをいじりながら歩くことができるのは、脳幹部以下にある歩行誘発中枢と脊髄の各節に存在する中枢歩行パターン生成器(CPG)が連携して自動歩行を行ってくれているからです。
しかし脳卒中片麻痺では、左右の下肢の筋緊張や筋出力や関節の強張りが大きく違っているため、左右下肢の振り子の周波数に大きな差があるため、自動歩行パターンがうまく作動しません。
このために脳卒中片麻痺では、常に大脳皮質が関与した強く意識した歩行を強いられます。
このために友人と話しながら歩いたりする、歩きながら大脳皮質を他のことに積極的に使うような歩行ができません。
また長く歩行することで、大脳皮質への負荷が大きく、身体的な疲労だけでなく、精神的にも疲労しれしまいます。
これらの問題を解決して脳幹部以下での自動的な歩行制御を行えるようにするためには、左右下肢の振り子運動の周波数をなるべく近づけるように、筋緊張の調節や、関節運動の改善を行っていく必要があります。
また脊髄のCPGの機能を改善するための、CPGでの歩行パターン信号の発生を強化するようなファシリテーションを行う必要もあります。
脳卒中片麻痺の典型的な異常歩行パターンから抜け出して、正常に近い歩行パターンを獲得するためには、これらのアプローチをきちんと行っていく必要があるのです。
決してただ歩いているだけでは歩き方は良くなりません。
まとめ
脳卒中片麻痺の典型的な異常歩行パターンがなぜ起こるのか?
皮質脊髄路と網様体脊髄路の神経支配の違いや、大脳基底核と視床による運動コントロール回路の問題、脳幹部以下での自動歩行運動制御の問題などについて解説しました。
またそれらの典型的な異常歩行パターンから抜け出すためのリハビリテーションアプローチについての概略を解説しました。
今後さらに詳しい解説と具体的なリハビリテーションメニューについての解説をなるべく分かりやすく行いたいと思っています。
最後までお読みいただきありがとうございます。
注意事項!
このサイトでご紹介している運動は、あなたの身体状態を評価した上で処方されたものではありません。 ご自身の主治医あるいはリハビリ担当者にご相談の上自己責任にて行ってくださるようお願い申し上げます。