脳卒中片麻痺のリハビリテーションで諦めずに頑張るべき5つのポイント
脳卒中の片麻痺とは何かをもう一度良く考えてみる!
今回は久々の記事の更新ということもありますので(長々とサボっていてゴメンなさい m(_ _)m)、もう一度基本に立ち返るために、脳卒中の麻痺とはどんな麻痺なのかについて、再度考えてみたいと思います。
と言いますのは脳卒中の急性発症後に、皆さんの身体に起こった不具合は、すべて脳卒中片麻痺のせいにして、場合によっては改善が可能な障害に対しても「脳卒中の片麻痺は後遺障害だからもう治らないと言われてしまったしな。 しょうがない。」と諦めてしまうことが非常に多く見受けられるからです。
この「しょうがない」という感覚は日本人に特有の感覚で、欧米人にはあまりないものなのだそうで、日本人があまり感情的にならずに問題解決に前向きになれる要因ともなっているようなのです。
しかしこれが現在の脳卒中リハビリテーションに関しては「しょうがない」で諦めてしまってはいけないことも多く見受けられているように思います。
何が「しょうがない麻痺」で何が「諦めてはいけない克服するべき障害」なのかの見分け方
確かに脳卒中片麻痺は脳神経細胞が破壊された後の後遺障害ですから、完全に回復するわけではありません。 そこには文字どおり「後遺障害」が残されてしまいます。
しかしここで注意しておきたいのが、脳卒中の急性発症後に起こった身体の不具合をすべて脳卒中の症状にしてしまってはいけないということです。 確かにそれらの身体の不具合は脳卒中を発症したことが原因で起こっているものだと思います。
でも考えてみてください、
その麻痺側の肩の痛みは本当に脳卒中片麻痺の症状なのでしょうか? もしかしたら以前から怪しかった五十肩が大病をしたことをきっかけにして、悪化したのではないですか?
その腕や足の強張りは100%痙性麻痺によるものと断言できますか? もしかしたら集中治療室で寝込んでいる時に起きていた、あの手足のすごい浮腫が原因で筋肉の線維が固まってしまったのではないですか?
それらは本当にもう治らないのでしょうか?
そんなことはありませんね五十肩も筋肉の浮腫や強張りも適切なマッサージ(深部筋マッサージ:マイオセラピー)でよくなります。
また脳卒中片麻痺にしても、その麻痺の原因となっている脳神経細胞の障害部位は様々で、いろいろな麻痺症状が混ざっており、その中には改善を期待できる麻痺も含まれているのです。
今回はこれらの「しょうがないと諦めずに頑張るべき5つのポイント」について解説していきたいと思います。
ポイント1 手足の筋肉の強張りは諦めずに深部筋マッサージを続けましょう!
まず初めにご自分の麻痺側の腕や脚の筋肉をよく揉んでみてください。 筋肉の弾力はどうですか? プニプニと柔らかさを保てていますか? それとも硬くシコっていたり筋張っていたりしませんか?
実はこの手足の筋肉の強張りのほとんどは、急性期に皆さんが集中治療室などのベッドで寝ていた時の浮腫や、その後の筋肉の反射亢進による筋肉への血流の減少が原因で起きた筋肉の異常なコリが原因です。
つまりは脳卒中片麻痺の痙性(筋肉の緊張亢進)による強張りの要素は、ほんのわずかであるにも関わらず、その軽い強張りが長期間慢性的に続いていることで、浮腫や血流の障害が起こることで、2次的に筋肉の強張りが強く現れているのです。
ですからこれらの筋肉の強張りのほとんどは、適切な深部筋マッサージで改善することが期待できます。
これがよく分かるのは、実は小児のリハビリをやっている時です。 やはり小児麻痺のお子さんも、初めは手足の筋肉が強張っていて、触るとカチカチなのですが、丁寧に深部筋マッサージを行うと、あっという間に普通の赤ちゃんと同じようにプニプニの柔らかい手足になります。 お子さんの方が圧倒的に短時間で強張りがほぐれていきます。 これはやはり皆さんより若くて新しい筋肉だからでしょうね。
でも皆さんも諦めてはいけません。 古くても大事なご自分の筋肉ですから、大切にお手入れをしてあげてくださいね。
ポイント2 肩の痛みは治ります!
脳卒中片麻痺の症状として麻痺側の肩の痛みを訴える方が多くいるのですが、実は脳卒中の神経症状として痛みを訴えるケースはあまり多くありません。
脳卒中の神経症状として痛みを訴えるケースとして代表的なものは、視床痛と言われる、急性発症後にしばらく経ってから激しいシビレや痛みを感じる症状ですが、これは脳卒中の中ではとても少ない症例です。
でも脳卒中になった方の多くが肩の痛みを訴えています。 これはどういうことなのでしょうか?
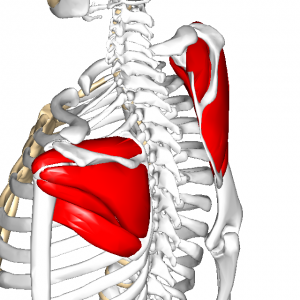
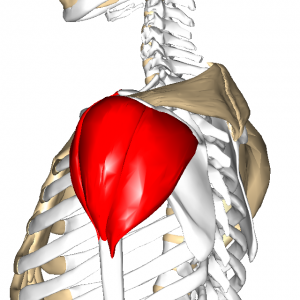
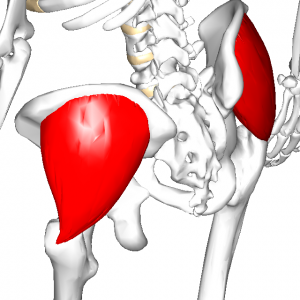
この脳卒中の肩の痛みの原因の多くは、肩甲筋板と言われる肩甲骨の中にある小さな筋群(棘上筋、棘下筋、大円筋、小円筋、肩甲下筋)が浮腫や麻痺の緊張により筋機能不全状態、つまりは異常に筋肉がコッてしまったような状態になっているために、これらの筋肉の痛みが肩の痛みとして感じられているのです。 場合によっては、三角筋などの比較的大きな筋肉にも同じような障害が認められることがあります。
肩甲筋板の筋群(棘上筋・棘下筋・小円筋・大円筋・肩甲下筋)
三角筋
実はこの肩の痛みが起きるメカニズムは五十肩(肩関節周囲炎)の痛みのメカニズムと大変よく似ています。
そしてこの肩の痛みに脳卒中片麻痺による肩の運動障害が合わさると、肩の痛みも片麻痺の神経症状のひとつのように感じてしまうのですが、しかしこの肩の痛みは、あくまでも肩関節周囲炎と同じような肩関節の周囲の小さな筋肉群(コアマッスル)のコリと炎症症状であって、適切なマッサージによって改善が可能なのです。
さらに言うと、肩が痛い状態ではいくら上手に神経運動促通をしても、痛みが障壁となってしまい、脳に適切な運動パターンの活動を練習させることができなくなってしまいます。 誰でも関節に痛みがあれば、できるだけそこを動かさないように運動を避けてしまいますよね。
ですから麻痺側の腕の運動機能を改善させようとするなら、肩の痛みは是非とも解消しておかなくてはなりません。
肩の関節を調整し動かすための基本となる筋肉のコンディションを、きちんと整えてから、実際の肩を動かすための練習、つまりは神経運動促通を行うことになります。
肘や指の強張りは諦めずにマッサージとストレッチを続けましょう!
肘や指が強張ってしまって動かせないという状態も、脳卒中では良く見受けられる症状ですね。
しかしこの肘や指の強張りも、実のところは急性期の手の浮腫や筋肉の強張りが原因で、指や肘を曲げ伸ばしする筋肉への血流が阻害されて筋肉が固まってしまったことが主な原因なのです。
もちろん脳卒中片麻痺の痙性(神経的な原因による筋肉の強張り)によるものも原因と一部としてはあります。 ですが麻痺側の指や肘の強い強張りは、軽い脳卒中の痙性麻痺がずっと続いたことで、慢性的に筋肉がこわばり続けてしまい、筋肉の強張りがさらなる筋肉の強張りを生み出して、ドンドン筋肉が強張りを増していくという悪循環の成れの果てなのです。
ですからどんなに肘や指の筋肉が硬く強張って関節が拘縮してしまっていても、丹念にマッサージを継続することで、その筋肉の強張りがさらなる強張りを生むという悪循環のスパイラルを打ち壊して、指や肘が動きやすい状態を作り出すことは不可能ではないのです。
また最近のボトックスによる治療法で、硬く強張った筋肉をほぐすことが出来るようになっています。 主治医の先生と相談していただいて、これらの治療法を受けてみるのも良いかもしれませんね。
しかしマッサージやボトックス療法は、あくまでの筋肉をほぐして関節を動きやすくするアプローチですので、それだけで指や肘が自分の思い通りに動き出すわけではありません。
このマッサージなどのアプローチは、あくまで次のステップとしての、神経運動促通を行うための下準備だと考えてください。 しかしこの下準備が整っていない状態で、いくら神経運動促通を行っても、脳に適切な運動刺激を伝えることは出来ませんので、皆さん出来る限りしっかりと頑張ってマッサージを続けてくださいね。
ポイント3 腰や膝の痛みは(ほとんど)治ります!
腰や膝の痛みを訴えておられる場合も、肩の痛みの場合と痛みの原理はほとんど同じと考えていただいて問題ないと思います。
しかし腰痛の中には注意しておかなければならないものがあります!
先ずは注意すべき腰痛から解説させていただきます。 腰の痛みの原因として皆さんが思いつくのは椎間板ヘルニアとギックリ腰だと思います。
椎間板ヘルニアというのは、椎間板という腰椎などの椎骨の間にある椎間軟骨の中心部にある髄核という柔らかい部分が、椎間板にかかる体重などの圧力に押されて、外に飛び出してしまい、それが神経を圧迫して激しい痛みが出る病気です。
しかし実を言うと脳卒中になられるくらいの年齢の方ですと、この椎間板の中の髄核はすでに柔らかさを失って硬くなってしまっていますので、椎間板ヘルニアとして飛び出してくることはまずありません。
ですからたとえ皆さんが若い頃に腰の椎間板ヘルニアで腰痛があったとしても、現在はそれは椎間板ヘルニアではなく、腰椎の加齢変形による脊柱管狭窄症という、腰椎などが変形性して、腰椎の後ろを通っている脊髄の通り道である、椎孔と呼ばれる脊髄の通り道が変形して脊髄を圧迫する状態になっている場合があります。
脊柱管狭窄症になる原因
- 若い頃に椎間板ヘルニアを発症している。
- 以前に転倒して腰椎圧迫骨折を発症している。
- 生まれつき脊椎すべり症や脊椎分離症を持っている。
- 脊椎カリエスや化膿生脊椎円などに罹ったことがある。
※ 以上のような疾患にかかったことがあり方が、年を取ってきて脊椎に加齢変化をきたすと脊柱管狭窄症になる場合があります。 また上記の疾患がない場合でも、加齢変化による脊柱管狭窄症になる場合もあります。
この脊柱管狭窄症の状態になっていると、脊髄(実際には馬尾神経と言う部分です)が圧迫されることで、以下のような特徴的な症状が出現します。
脊柱管狭窄症の症状
- しばらく歩いていると急に脚からカクっと力が抜けて転びそうになってしまう。
- 両側または片側の脚にシビレ感を感じます。 このシビレ感は姿勢を変えると変化する場合があります。
- 両側または片側の脚に冷感や灼熱感を感じる場合があります。
- 両側または片側の足底にシビレ感や異常な感覚を感じることがあります。
- 会陰部にシビレ感が出ることがあります。
- 排尿障害になることがあり、排尿困難や頻尿あるいは切迫膀胱などの症状が出ることがあります。
脊柱管狭窄症で注意すること!
上記の症状などで病院で検査を受けて、脊柱管狭窄症と診断された場合は、主治医の指示に従ってきちんと治療を受けてください。
特に脊柱管狭窄症の場合は、上体を大きく反らしたり、前屈みになって重いものを持ち上げたり、体を大きく捻ったりすると、急激に悪化する場合があります。 これらの運動のか中には当然、脳卒中片麻痺の身体機能を改善するために必要な動作も含まれていますので、脊柱管狭窄症がある場合は注意が必要です。
治療はコルセッットや整形外科的な手術になると思いますので、きちんと主治医に従って治療を受けてください。
よく以前に脊柱管狭窄症の手術を受けた方から、「手術を受けても良くならないから受けないほうが良い」とアドバイスされる場合があります。
脊柱管狭窄症の手術は主に脊柱管狭窄による脊髄圧迫による神経症状の進行を予防するために行うものであり、手術をしてもそれまでに起こった神経症状を改善することはできなかったりします。
でも手術を受けないで放置すると神経症状がさらに進行して歩けなくなったりする場合がありますので、この場合は「しょうがない」と諦めて、是非とも主治医の先生を信じて手術を受けていただきたいと思います。
次はリハビリテーションで積極的に改善すべき腰痛について解説いたします。
リハビリテーションで積極的にアプローチすべき腰痛は、先ほどもご紹介しましたが、ぎっくり腰系の腰痛です。
あえてギックリ腰系と書かせていただきましたが、このギックリ腰系による腰痛には、幾つかのパターンがあります。
このパターンの違いを、腰の痛みを引き起こす原因の違いと、痛みを引き起こしている筋肉の違いの2点について解説していきたいと思います。
脳卒中において腰の痛みを引き起こす原因
まずはじめに脳卒中にかかる位の年齢の方であれば、それ以前に肩や腰を痛めてしまい、持病として腰痛などを患っている方が多いと思います。 そこに脳卒中を発症して、肩や腰に負担がかかり、脳卒中の発症後に急激に腰痛などが酷くなるために、皆さんは、その腰痛を脳卒中による症状だと考えてしまいます。
脳卒中による神経症状で痛みを感じるのは、視床痛などの非常に稀な限定的な症状ですので、一般の場合は脳卒中による腰痛の悪化が原因と思って大丈夫だと思ってください。
では脳卒中の発症後に腰痛症が悪化する原因について解説したいと思います。
脳卒中の急性期に長期臥床と末梢循環の障害による筋肉の浮腫が起きたことによる腰痛!
脳卒中の発症初期には、脳梗塞や脳出血が脳内で起きることにより、脳内の神経細胞の活動が混乱します。 それに伴い自律神経の機能も混乱してしまい、手足や腰の周りの筋肉への血流の調節が上手くいかなくなり、筋肉の浮腫が起こります。
また自律神経の交感神経系が緊張すると、手足や肩や腰の周りの筋肉が強張りやすくなってしまい、それが長期間継続することで、腰の周りの筋肉が異常に強張ってしまい腰痛が悪化します。
脳卒中の回復期に適切な運動と休息のバランスがとれなかったことで起きる腰痛!
脳卒中の急性期の治療が終わって、ステージが回復期に移ると、ここからはみなさんご存知の回復期病棟での回復期リハビリテーションが始まります。
ここでは入院期間が数カ月程度と限られていますので、大急ぎで在宅生活に向けたリハビリが進められていきます。 そしてあたふたと家に帰ることになります。
ご自宅に帰ってからも皆さんは頑張って歩く練習などを続けるのですが、中には頑張って歩けば歩くほど、腰痛や膝痛がひどくなり、だんだん痛みで歩けなくなってしまう方がおられます。
この原因としては、先ほどの自律神経系の混乱が原因となります。
つまりは急性期の交感神経系の興奮が、回復期にも継続していたために、運動していても、その後に休んでいても、常に手足や腰の周囲の筋肉に緊張が続いていたために、徐々に腰や膝の周りの筋肉に疲労が蓄積していき、最終的に腰痛や膝痛が悪化して歩けなくなってしまいます。
脳卒中の発症後に腰痛を引き起こす筋肉!
脳卒中後に腰痛や膝痛を引き起こす筋肉には主に以下に挙げるような筋群が考えられます。
腰痛を引き起こす筋肉
腰腸肋筋
下後鋸筋
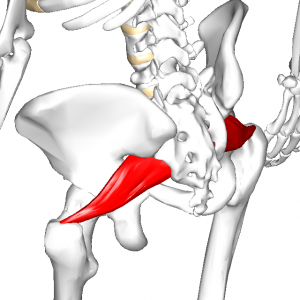
中殿筋
梨状筋
膝痛を引き起こす筋群
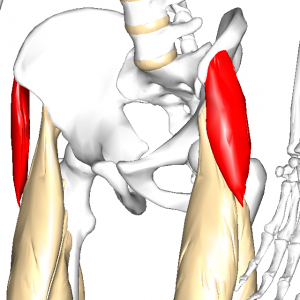
大腿筋膜張筋
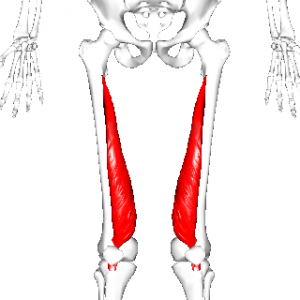
内側広筋
内転筋群
これらの筋群に持続する筋緊張や筋肉の浮腫が原因となって、筋肉のコンディションが悪化して筋硬結などの問題が起きることで、腰痛や膝痛の原因となります。 同時に筋肉の出力低下(力が出なくなる)筋持久力低下(筋肉がすぐに疲れてしまう)などの問題も起きてきます。
ですから歩いていて(または起き上がっていて)すぐに疲れてしまうのは麻痺のせいではありません! 腰や脚の筋肉のコンディションが悪化して筋持久力が低下していることが大きな問題なのです。
この場合の腰痛や膝痛の治療方法としては、深部筋マッサージを行います。 マイオセラピーなどが行える専門の理学療法士が近くで見つかれば良いのですが、そうでない場合は以前にこのサイトでご紹介した超音波マッサージ器と一般的なバイプレーターを併用してマッサージを行っていただきます。
ポイント4 手足がうまく動かせないのは背骨が傾いているからです!
皆さんはご自分の麻痺側の手がうまく上がらないことは麻痺があるからだけだと考えていませんか?
また麻痺側の足にうまく体重が乗せられなくて、上手に歩けないことも麻痺があるから良くならないのだと考えていませんか?
実はこの麻痺側の手足が上手く動かせない原因として比較的に見落とされがちなのが、背骨(脊柱)の傾きです。
多くの脳卒中片麻痺の方が、脊柱が傾いてしまったまま生活されており、そのために余計に麻痺側の手足が動かしにくい状況に甘んじてしまっているのです。 それはどういうことなのでしょうか? どうしてそんなことが起きてしまうのでしょうか?
脳卒中片麻痺で背骨が傾いてしまう原因!
例えばあなたが脳卒中で右片麻痺になったと考えます。
当然右側の手足や肩や腰の筋肉は麻痺して力が入らない状態になります。 ですからあなたは左側の手足で必死に動こうとして、右側への注意が疎かになってしまいます。
その状態から座った姿勢をとるとどんなことが起きるでしょう?
あなたは右側の腰に体重をかけることすら忘れていて、左側の腰を中心に体重をかけて、左側の手で左側の手すりにしっかりつかまって座っています。
この時に当然ながら状態は左に傾き、右肩は左肩に比べて下がった位置になります。 右腰も少し後ろに引けています。
この右肩が下がった状態で右手を挙げようとするとどうでしょうか? 右の肩甲帯が上手く動いてくれないために、右手を十分に挙げることは難しいでしょう。
(写真: 座位右麻痺 右手挙上)
さらにこの姿勢から立ち上がるとどうなるでしょう?
(写真: 起立動作1)
(写真: 起立動作2)
あなたは右足のことはほとんど意識していませんから、当然左足に体重をかけて立ち上がろうとします。 この時に上体は左に傾き、右腰は後ろに引けた状態になります。 右肩も下がったままです。
(写真: 立位右麻痺)
この姿勢から歩こうとすると、当然右足には十分に体重がかけられずに、右腰が引けた状態で歩かなければなりません。 ですから左右の体重移動が上手くできず、左右それぞれの足を前に出すことも上手にはできません。
このように背骨の傾きを放置したままで、いくら手を動かす運動をしても意味はありませんし。歩行練習も効果を出すことは難しいでしょう。
実は私たち理学療法士が昔からバイブルのようにして読んでいた、脳卒中リハビリの教科書のタイトルは「正しい正中線」というものでした。
この場合の正しい正中線とは、背骨の傾きを正しく整えて、体の軸を真ん中に持ってくることで、手足の運動を行いやすくしてリハビリのケアを上手に進めるという意味です。
皆さんの身体は正しく真ん中に軸が通っていますか?
ポイント5 脳卒中片麻痺は一つの麻痺ではなく脳のいろいろな部位が障害されて起きている麻痺のブレンドです。
その麻痺の中には改善可能な麻痺が含まれます。 そこを積極的に治していきましょう!
いよいよ脳卒中片麻痺の様々な症状の中で、神経麻痺が原因となる症状とそのリハビリテーション方法について解説していきます。
脳卒中になると片麻痺が起きると考えられていますが、脳卒中の中には麻痺がほとんど起こらない場合もあります。
また脳卒中の片麻痺と言っても、その症状には様々なものが認められています。
何故ならば、脳は運動だけでなく見たものが何かを判断したり、肺や心臓を動かしたり、モノを考えたりと様々な機能を持っているからです。
そして運動コントロール一つとっても、脳の様々な部位が連携してコントロールしており、障害される神経ターミナルの違いによって、運動麻痺ひとつでも様々な症状があります。
では運動コントロールはどの様に行われているのかを考えてみましょう。
1 動作をしようと考える!
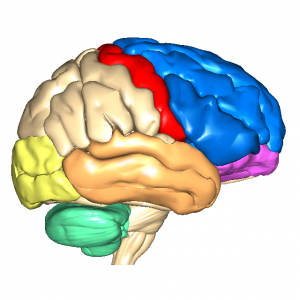
あなたが家にいて「お腹が空いた」と感じたとします。 これは消化器から「お腹の中が空っぽだよ」と連絡が来て、それに対して前頭前野が「何か食べなくては」と判断します。
それに対して、側頭葉の海馬から「冷蔵庫にシャケの切り身があった」「ご飯は炊飯器に保温してあったよ」と連絡が来たので、前頭前野は「それではシャケを焼いてご飯を食べよう」と考えます。
※ 青色の部分が意思決定をする前頭前野、オレンジの部分が記憶に関係する側頭葉
もしこの時に海馬から「家には何も食べるものはないよ」と連絡が来れば、前頭前野は「それなら外に食べに行こう」とか「近所のスーパーに買い物に行こう」とか考えます。 あるいは「出前を取ってしまおう」と考える怠け者かもしれません。
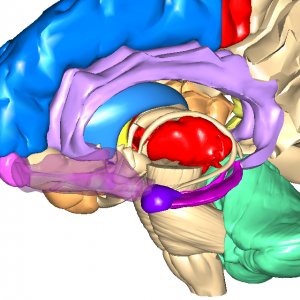
※ 赤色の視床の下にある紫色の帯状の部分が記憶に関連する海馬、その海馬の先の濃い紫色のアーモンド型の神経核が感情を司る扁桃体
おそらくこの辺りの判断には、側頭葉の記憶と頭頂葉の感情の中枢が関連して、好き嫌いや過去の経験から前頭前野での判断に影響を与えているのでしょう。
この前頭前野での機能が障害されると、自分からは何もしない人になってしまい。 誰かに指示されるまでは、ただぼんやりと座っているだけの人になってしまいます。
2 動作を計画して組み立てる!
ここで冷蔵庫に向かうことになります。
前頭前野から、すぐ後ろの運動野に「今座っているソファーから立ち上がって冷蔵庫に歩いていけ」と指示が出ます。
※ 赤色の部分が1次運動野
運動野では立ち上がって歩き出すという指示を、大脳基底核の淡蒼球とその隣の視床に送ります。
※ 赤い部分が視床
※ 水色の部分が淡蒼球
視床では視覚や体性感覚などの様々な情報や、小脳などからの情報から「どの様に立ち上がるのか」「どの様に歩き出すのか」を計算します。 そして視床で計算された動作の細かい調節を大脳基底核の淡蒼球で行います。 自動車に例えれば、細かいアクセルやブレーキの調節の様なものです。
この大脳基底核と視床での運動調節回路が障害されると、パーキンソン症候群という症状が出ます。 いわゆるパーキンソン病の様な症状のことで、「すくみ足」や「手足の不随意運動(ジスキネジア)」、「手足のこわばり(ジストニア)」などが起こります。
実を言うとパーキンソン病も、この大脳基底核と視床による運動調節回路を動かすための神経伝達物質であるドーパミンが不足することで起こる病気なのです。
この大脳基底核と視床は「熟練動作」にも関連していて、この回路の障害は「ものすごく動作が下手になる」ようなモノなのかもしれませんね。
3 実際の動作をするように身体に命令する!
大脳基底核と視床で決定された動作は、いったん運動野に戻された後、運動神経となって脊髄に向かって降りていきます。
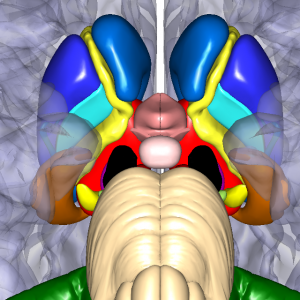
この時に運動神経は内包後脚という部分を通過します。 これはちょうど先ほどご紹介した大脳基底核と視床に挟まれた狭い部分です。
実を言うと脳卒中の中に脳出血と脳梗塞がありますが、この脳出血の中で1番目と2番目に多いのが被殻出血(大脳基底核の一部)と視床出血なのです。 そしてこの二つの脳出血において、その間の内包後脚を通過する運動神経を出血によって切断されて片麻痺が起こります。
この場合の麻痺は、純粋に運動神経が切断されたことによって、手足が麻痺になります。 ただし麻痺の種類は痙性麻痺という強張る麻痺と、弛緩性麻痺というダランと力が抜ける麻痺のどちらかが起こります。
※ 赤色の視床と水色の淡蒼球に挟まれた黄色の太い部分が運動神経が通過する内包後脚
※ 水色の淡蒼球のすぐ外側の青色の神経核が被殻
4. 動作の結果を調べて安定的に動作を継続する!
実際に立ち上がって歩き始めた後では、実際に行われた動作がどうだったかを調べて、再度の調節を行います。
歩き出してみたら、膝が痛かったとか、思ったほど足が前に出なくて、一歩が小さくなってしまったなどの調整を行って、その後の歩き方などを調整していきます。
この時に視覚や体性感覚(関節や筋肉からの情報)が十分でないと、歩行の再調整が出来なくなり、安定的に歩行を続けることが難しくなります。
筋肉のコンディションが悪化して、筋紡錘などのセンサーが上手く働かなくなっていたり、感覚神経の経路が障害されていて、足のうらや関節からの感覚情報が届かなかったりすると、きちんと運動を調節することが難しくなります。
これらの様に脳卒中では様々な脳のターミナルが関与して運動調整を行っており、大抵は一箇所だけでなく複数のターミナルが障害されることで、その方に特有の脳卒中片麻痺の症状が形成されています。
ですから脳卒中片麻痺の神経麻痺に対する神経運動促通アプローチは、それぞれの障害された神経ターミナルに対して有効なアプローチを選択して行わなければなりません。
まとめ
このように在宅で受けなければならない脳卒中リハビリテーションは非常に専門的で多岐にわたります。
ですが現状で十分なリハビリテーションを受動的に受けられることは、大変困難だと思います。 少しでもこの現状を打開するために、脳卒中の患者さんご自身が少しでも、ご自分の障害について勉強されて、より良いケアが受けられるように願っています。
注意事項!
この運動は、あなたの身体状態を評価した上で処方されたものではありません。 ご自身の主治医あるいはリハビリ担当者にご相談の上自己責任にて行ってくださるようお願い申し上げます。