脳卒中片麻痺の歩行機能を回復するニューロリハビリテーション
はじめに
脳卒中片麻痺の歩行には、いくつかの特徴的なパターンが認められています。
歩行が困難な場合も含めて、これらの特徴的な歩行パターンに陥ってしまう原因として、ほとんどすべての歩行パターンにおいて、共通する脳卒中片麻痺の運動コントロールに関する問題点があります。
また適切な歩行リハビリテーションを施行する上で、正常歩行における運動コントロールのメカニズムを正しく理解しておく必要もあります。
これらの正常歩行における運動コントロールと、脳卒中片麻痺の運動コントロールに関する問題点とをキチンと理解した上で、単なる日常生活動作訓練の延長線上の歩行練習ではない歩行リハビリテーション。
脳科学に基づく戦略的歩行ニューロリハビリテーションの解説を行います。
正常な歩行運動のコントロールメカニズムについて
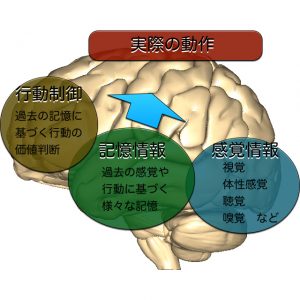
私たちの2足歩行の制御は、大脳皮質における「意思の決定」としての「歩行の開始」や「進行方向の転換」「障害物の回避」などの高次の歩行運動コントロールと、脳幹部以下で反射的に行われる、自動的に歩行を継続していく振り子運動的な歩行運動コントロールの2層構造になっています。
このために私たちは「考え事をしながら歩く」「スマホをいじりながら歩く」というような大脳皮質の機能を歩行以外のことに使いながら、安定して2足歩行ができるのです。
またそれらの歩行運動をスムースに行うための、大脳基底核や大脳辺縁系による熟練動作のコントロールも重要な機能を果たしています。
大脳皮質での高次の歩行運動制御
大脳皮質で行われるのは「意思を持って歩行を開始する」ということと、歩行開始においてバランスを崩して転んでしまわないように、前もって身体のバランスや筋緊張を高めて準備しておく「予期的姿勢制御」のためのプログラムを用意して、大脳皮質の下の大脳基底核や脳幹の運動コントロール機構に命令を下すことです。
大脳皮質では、まずは「歩く理由付け」がおこなわれます。 つまり歩くのは「トイレに行くため」だったり、「冷蔵庫から飲み物を取り出す」ためだったりして、その理由付けがおこなわれます。
そして「歩き出す」という指示が具体的な運動プログラムとして ① 『実際に歩く動作を行うプログラム』と ② 『歩き出すためのバランスと筋緊張を調節するプログラム』の2つが作られます。
① 『実際に歩く動作を行うプログラム』
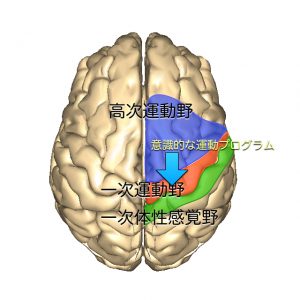
『実際に歩く動作を行うプログラム』は一次運動野に送られて、手足の意識的な運動となります。
② 『歩き出すためのバランスと筋緊張を調節するプログラム』
『歩き出すためのバランスと筋緊張を調節するプログラム』は高次運動野(補足運動野+運動前野)から脳幹網様体に送られて無意識的な姿勢制御の運動となります。
大脳基底核での歩行運動の調節
皆さんは歩き出すときに「あっちに歩いて移動しよう」と思うだけで、「まずは右足から軽く足を上げて、あの辺に一歩目を踏み出そう」とか考えなくても、自然と足が前に出て歩き出せましたよね。
でも脳卒中になってからは、「まずは麻痺側の足から軽く足を上げて、あの辺に一歩目を踏み出そう」とか考えるようになってしまいました。
実はこの自動的に「あっちへ行こう」と考えるだけで、軽やかに歩き出せるのは、大脳基底核で自動的に歩行をコントロールしているからです。
『実際に歩く動作を行うプログラム』は一次運動野から大脳基底核に送られ、大脳基底核と視床による運動制御が行われます。
視床には視覚や聴覚や体性感覚などの様々な感覚が入力されていて、それを元に「意識的に歩き出す」運動の細かい調節を受け持っています。
そしてその運動のブレーキやアクセルやハンドルさばきを受け持っているのが大脳基底核です。
また視床は「熟練動作」にも関係していて、実際に行った運動の結果からより効率的な運動制御を獲得していきます。
脳卒中片麻痺になると、様々な理由で、これらの「熟練動作」や「運動の自動調節」がうまく働かなくなってしまうので、「あっちへ行こう」と考えるだけでは、軽やかに歩き出せなくなり、「まずは麻痺側の足から軽く足を上げて、あの辺に一歩目を踏み出そう」とか考えないと歩けなくなってしまうのです。
中脳・脳幹での姿勢制御と歩行誘発中枢
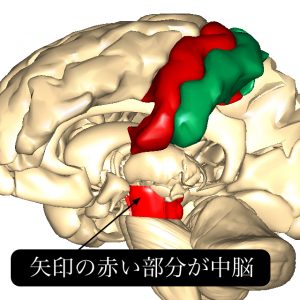
中脳・脳幹部には大脳皮質があまり関与しなくても「歩き続けられる」ための仕組みがあります。
歩き出したり方向転換するためには、大脳皮質での意識が必要になりますが、ただ真っ直ぐに歩き続けるだけなら、深く考える必要がなく、ボーッとしていても歩けます。
それは中脳・脳幹部にある「歩行誘発中枢」と脊髄にある「歩行パターン発生器(CPG)」が働いているおかげです。
そして中脳・脳幹部では、歩行に関連する姿勢制御や筋緊張の調節も行っています。
脊髄の歩行パターン発生器による自動歩行
脊髄の各節にも「歩行パターン発生器(CPG)」と呼ばれる仕組みがあります。
これは左右の足を交互に前に振り出す運動を自動的に行う仕組みです。
この回路により皆さんは、ただ真っ直ぐに歩くだけなら、特別意識しなくても、自動的に歩き続けることができるのです。
大脳皮質での歩行運動プログラムの作成と歩行の開始までの流れ
皆さんが大脳皮質で「歩こう」と考えてから実際に歩く動作までの流れは以下のようになっています。
⑴ 前頭前野で「歩く理由付け」が行われる。
⑵ 「歩き出す」指示が前頭前野から高次運動野(補足運動野+運動前野)に送られる。
⑶ 高次運動野で ① 『実際に歩く動作を行うプログラム』と ② 『歩き出すためのバランスと筋緊張を調節するプログラム』の2つが作られる。
⑷ 『歩き出すためのバランスと筋緊張を調節するプログラム』が脳幹網様体に送られ「予期的姿勢調節」と歩行の前段階の筋緊張の調節が「網様体脊髄路」を通して行われる。
⑸ 『実際に歩く動作を行うプログラム』が一次運動野に送られる。
⑹ 実際に意識して足を振り出す運動指示が大脳基底核に送られる。
⑺ 大脳基底核と視床で実際の意識した歩行運動の自動的運動の調節を行い、一次運動野に戻す。
⑻ 一次運動野から「皮質脊髄路」を通して、意識して足を振り出す運動指示が手足に送られ、歩き出す。
⑼ 中脳・脳幹の「歩行誘発中枢」と脊髄の「歩行パターン発生器」によって、はぼ自動的に歩行が続けられる。
これらの階層的な歩行コントロールのシステムが効果的に働くことで、皆さんは安定した歩行が可能になるのです。
そしてこの歩行制御機構は、大脳皮質にばかり依存しないで歩行を行えるため、「スマホをいじりながら歩く」(大脳皮質で別のことを考えながら歩く)ことも可能になります。
しかし脳卒中になってしまってからは、常に歩き方を考えていないと、うまく歩けないし転んでしまう心配も出てきてしまいました。
歩き方も脳卒中片麻痺に独特の力んだ歩き方になってしまっています。
これはどうした理由なのでしょうか?
そしてなんとか少しでも歩き方を良くする方法(歩けるようになる方法)はないのでしょうか?
それではいよいよこれから脳卒中片麻痺の歩行の問題点とリハビリ方法について解説していきたいと思います。
脳卒中片麻痺の急性期に起こる歩行に重大な影響を与える問題点について
脳卒中の急性期には意識を失って長いこと寝たきりになります。
まただんだんと麻痺側の手足の筋肉が強張ってきてしまいます。
長いこと寝ていたので、背中の筋肉がカチカチに強張って、まるで洗濯板のようです。
麻痺側の感覚が鈍く手足も動かないために、健側の手足に頼って動こうとしますし、座るときにも麻痺側に転ぶのが怖いので、健側に過剰に体を傾けて座ります。
これらの現象が以下に挙げるような問題を引き起こして、後々の歩行パターンをオカシクしてしまう原因となります。
脳卒中片麻痺の急性期に起こる問題点
⑴ 脳の抑制性神経細胞の活動低下から、麻痺側の筋緊張が高まる。
⑵ ⑴の筋緊張の高まりが慢性的に続くことで、さらに筋肉が強張る。
⑶ 自律神経機能の異常による手足の浮腫から、関節の拘縮と筋肉の強張りが起こる。
⑷ 寝たきりの期間が長くなることで、背中の背骨の周囲の筋肉が硬く強張って背骨が動きにくくなる。
⑸ 麻痺側の感覚が鈍くなり、手足も動かせないために、健側に意識が偏って健側ばかり使うようになる。
⑹ 座っていて麻痺側に転ぶのが怖いので、健側に過剰に身体を傾けるようにする。
⑺ 腹筋背筋などが弱くなり、座っていて骨盤が後ろに傾いて、背中が丸くなってしまう。
脳卒中の急性期にこれらの問題が起こります。
そしてこれらの問題により、歩行の回復がとてつもなく足を引っ張られてしまい、異常な歩行パターンを身につける原因となります。
まずは急性期には、いったんは麻痺側の手足の緊張が落ちてダラダラになりますが、しばらくすると手足が緊張して強張ってきます。
これは脳の神経が回復していく途中の過程で起きる現象で、脳卒中による痙性麻痺(筋肉が緊張するタイプの麻痺)なのですが、この痙性麻痺が慢性的に筋緊張を高めることで、筋肉の血流が阻害されて筋肉が硬く強張ってしまいます。
つまりは、初めは興奮性神経細胞の回復が先行して、それを抑制する抑制性神経細胞の回復が遅れることで、早く麻痺を改善しようとするシステムが働くことで、筋緊張が亢進します。
しかしこの現象で慢性的に筋緊張が高まることと、長期臥床で筋活動が抑制されることで、筋肉は血流障害により強張り、固まってしまいます。
これは脳神経からの信号により筋肉が緊張しているのではなく、ただ単に血流障害により筋肉が異常に凝っているだけなのです。
しかし皆さんはこれを片麻痺のせいだと勘違いしてしまいます。
また急性期の自律神経障害により、手足が浮腫むことや、長期の寝たきりでも、筋肉の血流が障害されて、硬く強張りますが、これも麻痺のせいと勘違いされることがほとんどです。
ですからこれらの筋肉の強張りに対して、麻痺の改善アプローチを行うことが多いのですが、あまり効果はありません。
逆に筋肉が硬く凝った状態でファシリテーションなどを行うと、脳神経に緊張した運動パターンを間違って学習させてしまいますので、注意が必要です。
凝っている筋肉は深部筋マッサージなどで、揉みほぐすのが一番効果的なのです。
ファシリテーションも筋肉を揉みほぐした後に、リラックスした運動方法を学習することで、高い促通効果が得られます。
さらに麻痺側の感覚が鈍くなり、麻痺側に転んでしまう恐怖と、健側の手足を主に使うことから、意識が健側に過剰に偏って、健側を中心に運動する習慣がついてしまうことで、身体を健側に傾けて、麻痺側を無視した動作を学習してしまいます。
こうなると麻痺側の手足の運動機能が改善するどころか、ドンドン衰えてしまいます。
でも動作をおこなっている本人は大真面目にリハビリをやっているために、いつまでも麻痺が良くならないし、歩き方も良くならないと不満を持っています。
脳卒中の回復期に起こる歩行に重大な影響を与える問題点について
急性期に作られた筋肉の強張り(痙性麻痺ではなく結果としての筋肉のコリ)と、意識を健側に偏らせた運動習慣を回復期に引きずることで、回復期では違った運動学習をドンドン進めてしまいます。
この回復期には、「神経新生」や「シナプス顕在化」「神経発芽」などが行われ、また失われた大脳皮質の機能に対して、反対側や関連領域からの代償活動が行われて、新たな神経細胞の機能単位が作られていきます。
この時期に正しい歩行運動につながる基礎を築いておかないと、無理やりに2本足で立って前に進む「歩行に似た移動運動」を身につけてしまいます。
それがそのまま土台になってしまい、その後の歩行練習は、間違った動作の土台の上に間違った練習を積み重ねることになってしまいます。
本来の歩行を行うための「歩行誘発中枢」や「歩行パターン発生器(CPG)」などは機能を発揮できず、大脳皮質で意識しすぎた力んだ歩き方を繰り返すことで、大脳基底核と視床による運動コントロール回路に、間違ったコントロールを記録して行ってしまいます。
これらの記録は、おそらくは後で書き換えることも可能とは思われます。
ですがそれに必要な努力は大変なものになるでしょう。
出来ることならば、なるべく早くから、正しい歩行制御を理解した上での、戦略的な歩行リハビリテーションを行っていきたいものです。
脳卒中片麻痺の歩行リハビリテーションは、単なる日常生活上の「駅まで歩く練習」などの日常生活動作訓練ではありません。
その結果として起こるいくつかの異常歩行パターンについて
脳卒中片麻痺によって起きる様々な身体機能上の問題によって、正常な歩行機能が障害され、それに対して無理やり歩く練習を強行することで、「歩行に類似した間違った動作」を身につけてしまいます。
この間違った歩行動作には幾つかの典型的なパターンがあります。
脳卒中片麻痺の典型的な歩行パターン
⑴ 麻痺側の腰を後ろに引く形で健側を前に出すように歩くパターン
⑵ 麻痺側の脚を外側にぶん回すように振り出す歩行パターン
⑶ 麻痺側の足を地面につくときにドスンドスンと強く判子を押すような歩行パターン
これらの歩行パターンにはそれぞれ個別に原因があります。
そしてその原因をきちんと解決しないまま、ただ単に前に向かって歩く練習を強行した結果として、これらの歩行の癖を身につけてしまっているのです。
⑴ 麻痺側の腰を後ろに引く形で健側を前に出すように歩くパターン
例えば ⑴ 麻痺側の腰を後ろに引く形で健側を前に出すように歩くパターンの場合は、急性期に健側に過度に偏った運動イメージを作ってしまっています。
そしてその偏った身体図式(body shema)の中で、健側強化的な歩行練習を強行して行った結果、強化された健側の大脳半球からの麻痺側の大脳半球への神経抑制が強化され、麻痺側の運動機能の回復が遅れてしまいます。
そして麻痺側下肢の支持力が低下したまま、特に股関節周囲筋群の出力とパフォーマンスの不足が顕著なまま、無理やり歩こうとします。
麻痺側の足に極力体重をかけずに、麻痺側の腰が引けたまま、頭や上半身を前に振ることで、引けた腰のカウンターを行って歩くため、正常歩行の体重移動パターンとは真逆な体重移動を身につけています。
⑵ 麻痺側の脚を外側にぶん回すように振り出す歩行パターン
また ⑵ 麻痺側の脚を外側にぶん回すように振り出す歩行パターンの場合は、脳卒中の形成麻痺による、麻痺側下肢の伸展パターン(股関節や膝関節を伸ばして突っ張った状態)のまま歩こうとします。
そして比較的運動機能が保たれている、網様体脊髄路の影響が強い体幹の筋肉を使って、麻痺側の腰を引き上げながら、麻痺側の膝を伸ばしたまま(下肢の伸展パターンを放置したまま)、やや外側を回すように足先を前に振出します。
これは皮質脊髄路による股関節以下の運動麻痺が強く出ている状態と、網様体脊髄路による体幹運動が比較的保たれている状態のギャップの中で「とにかく歩こうとした」結果です。
⑶ 麻痺側の足を地面につくときにドスンドスンと強く判子を押すような歩行パターン
この歩行パターンになるのは、皮質脊髄路の下肢への麻痺が比較的軽度で、股関節や膝関節がそれなりに動かせている場合に起こりやすいパターンです。
それなりに股関節や膝関節は動かせていますが、足先のコントロールに不安があります。
また抑制性神経細胞の活動低下や自律神経機能の異常による、全身の筋緊張の高まりや、長く寝ていて動かなかったことでの、背骨の周囲や手足の筋肉の強張りも残っています。
この状態で身体の重要な筋肉のコンディショニングをしないまま、強張った手足を無理やり動かしているうちに、大脳皮質の運動野に「力んだ歩行パターン」が学習されてしまっています。
これらの問題は、歩行リハビリテーションを開始する前に(あるいは同時に)行なうべき前段階の身体の機能の準備を行わず、ただ闇雲に歩く練習をするために起こります。
そしてこれらの歩行パターンは効率や安全性が低く、将来の身体機能に円背や反張膝などの、重大なダメージを与える可能性があります。
ですからなるべく正しい歩行パターンに近づけて、安定した効率的な歩行を練習していきたいものです。
それには歩行練習ではなく、戦略的な歩行リハビリテーションを行う必要があるのです。
脳卒中片麻痺の脳科学に基づく戦略的歩行リハビリテーション
通常の平行棒の中で歩いたり、杖をついて廊下を歩いたりするのは「歩行練習」であって「歩行リハビリテーション」とは言えません。
「歩行リハビリテーション」とは脳卒中片麻痺による運動機能の問題をできるだけ解決して、可能な限り正常な歩行機能に近づけるための戦略的アプローチです。
では実際の「歩行リハビリテーション」はどのように進めていけばいいのでしょう?
歩行リハビリテーションを戦略的に進めるためには、いきなり歩く練習を始めてはいけません。
とはいえ今から決して歩くなと言っているわけではありません。
現在すでに歩ける方は、普段の生活の中で歩くことは一向に構いません。
歩かないでいると体力が落ちて廃用症候群になってしまいますから。
しかしその歩き方で「真剣に歩く練習をする」ことは止めておいていただきたいと思います。
これから真剣に行うのは「戦略的な歩行リハビリテーション」にしてください。
歩行リハビリテーションの手順
⑴ 四肢・体幹の関節拘縮の改善と筋肉のコンディショニングを行います
まず何より初めに、脳卒中急性期の様々な問題で、強張ってしまった筋肉のコンディショニングを行います。
筋肉のコンディショニングは、バイブレーターや超音波治療器、あるいは振動セラピーとスリングセラピーを組み合わせたもので行います。
特に以下の重要なポイントにある筋群をきちんとケアしましょう。
頸部周囲の筋群
頭板状筋
頭半棘筋
頭最長筋
肩甲帯周囲の筋群
肩甲挙筋
小胸筋
前鋸筋
大・小菱形筋
肩甲帯の筋群
棘上筋
棘下筋
大円筋
小円筋
脊柱起立筋群
半棘筋群
最長筋群
腸肋筋群
腰椎周囲の筋群
腰腸肋筋
腰方形筋
股関節周囲の筋群
中殿筋
梨状筋
膝関節周囲の筋群
大腿筋膜張筋
内側広筋
股関節内転筋群
膝窩筋
足関節周囲の筋群
下腿三頭筋
前脛骨筋
長・短腓骨筋
筋肉のコンディショニングを行うことで、身体の緊張が取れてスムースな動作ができるようになります。
それだけでなく筋線維の中にある筋紡錘やゴルジ腱器官などがきちんと働くようになり、体性感覚が良くなります。 この体性感覚は次にあげる「身体図式」を作るのにとても重要になります。
⑵ 「身体図式」を正常に近づけていきます
「身体図式」とは空間の中での自分の位置や方向などを無意識的に感知する機能を言います。
この身体図式に基づいて「予期的姿勢制御」などの調節を行います。
具体的な方法としては、主に椅子に座った状態で、正面に姿見(大きな鏡)などを置き、全身を確認しながら、体の位置関係をを整えていきます。
体の傾き、顔や頭の位置、左右の肩の高さ、骨盤の傾き、両足の位置などを見ながら、安定して姿勢が取れるように練習します。
座位が安定して行えるようになったら、次は立位でも同様に行います。
⑶ 体幹を動かす筋肉と肩や腰を動かす筋肉を協調して動かす練習をします
座位や立位の姿勢がキチンとしてきたら、次は実際に身体を捻ったり傾けたりする動作の中で、背骨の動きと肩甲骨や骨盤、股関節の動きを連動させてスムースに行えるように練習していきます。
この練習で注意する点は、背骨を動かす体幹の筋肉(脊柱起立筋群)は両側性神経支配の網様体脊髄路でコントロールされているため、麻痺は出にくいのですが、両側ともに筋力が落ちています。
また肩甲骨や股関節を動かす筋肉は主に対側性神経支配(片側のみの支配)の皮質脊髄路でコントロールされているため、麻痺が出やすく、運動が障害されやすくなっています。
ですから背骨の運動は可能になっていても、筋力が低下しており、そこに肩や腰の動きが障害されると、キチンとした体幹の動きが妨げられやすくバランスも狂っています。
この状態で積極的な歩行練習を行ってしまうと、麻痺側の足に十分に体重を乗せられなく、体幹でのバランスの制御もできないため⑴ 麻痺側の腰を後ろに引く形で健側を前に出すように歩くパターンに陥ってしまいます。
具体的な運動方法としては、スリングやバランスボール、クッションなどを活用した体幹と肩・腰の運動を行います。
またEMS(電気刺激療法)や振動療法なども活用します。
⑷ 麻痺側の股関節、膝関節、足部の運動ファシリテーションを行います
脳卒中片麻痺では下肢は伸展パターンとなりますので、股関節や膝関節の曲げ伸ばしが、力まずにスムースに行えるようにファシリテーションを行います。
麻痺側の下肢が伸展パターンのまま歩行練習を強行すると、⑵ 麻痺側の脚を外側にぶん回すように振り出す歩行パターンに陥ってしまいます。
ですからキチンと麻痺側の下肢のファシリテーションを行って、麻痺側の下肢のスムースな運動を獲得するように練習します。
またこの時に健側の下肢との協調した運動も練習するため、左右下肢を交互に屈伸する運動をスムースにリスミカルに行えるように練習します。
この練習は中脳などにある「歩行誘発中枢」や、脊髄にある「歩行パターン発生器(CPG)」へのファシリテーションアプローチにもなります。
これらの下肢の意識的な運動(随意運動)へのファシリテーションアプローチには、EMS(電気刺激療法)や振動療法とスリングセラピーなどを組み合わせたアプローチを積極的に行います。
⑸ 立位での姿勢制御練習を行います
麻痺側下肢のファシリテーションが十分に行えてきたら、これからは本格的に立位での実践的な姿勢制御を練習します。
初めはゆっくりとした動きで、左右の爪先や踵への重心の移動などを、自分の感覚と姿見での実際の姿勢とを見比べながら、慎重に実際の姿勢と自己のイメージをすり合わせていきます。
ゆっくりした動作ができるようになったら、徐々に運動のスピードを上げて、リズミカルに重心移動ができるように練習します。
⑹ 意識的な歩行から徐々に自動的な歩行運動を練習していきます
立位でのリズミカルな重心移動ができるようになってきたら、徐々に歩行練習を開始します。
初めは手足や身体の動きを意識しながらゆっくり歩いていきますが、それができるようになってきたら、次に歩行スピードをあげるのではなく、ゆっくりのまま、あまり手足の動きを意識しないで歩く練習をします。
この練習は転ばないように安全な場所で行う必要があります。
意識してスピードを上げていくのではなく、なるべく落ち着いた自分のペースで、左右の足を振り子のように自然と交互に振り出せるように練習していきます。
これがうまくいけば、あとは焦らずに、ほんの少しずつ歩くスピードを上げていくだけです。
ここまでの歩行ができるようになれば、あなたは大脳皮質の運動野と大脳基底核の運動コントロール、脳幹網様体の姿勢調節機能、歩行誘発中枢と歩行パターン発生器の機能を十分に生かしながら、歩行ができるようになっています。
ここまでのゴールは非常に険しくて高い目標ですが、焦らず挫けず頑張ってみてください。
まとめ
正常な歩行運動のメカニズムは、大脳皮質での運動プログラム作成から始まり、脳幹網様体での運動前段階での姿勢制御「予期的姿勢制御」や大脳基底核と視床での運動のコントロール(熟練動作)が行われて、歩き出すことができます。
いったん歩き出したら、中脳などにある「歩行誘発中枢」や脊髄の「歩行パターン発生器」の作用で、ほとんど自動的に振り子運動のように歩き続けることができます。
脳卒中片麻痺になると、麻痺だけの問題でなく、背骨や手足の筋肉のコンディションが悪化して硬く強張ってしまいます。
また麻痺側の感覚が鈍くなったり、健側への過剰な依存になったりして、健康な頃と比べて身体イメージが狂ってきます。
麻痺側下肢には伸展パターンの筋緊張が出てきます。
これらの問題によって、脳卒中片麻痺には特徴的な異常歩行パターンが出現します。
これらの異常歩行パターンに陥らないように、脳科学に基づいた「戦略的歩行リハビリテーション」を行います。
最後までお読みいただきありがとうございます。
次回は
「脳卒中片麻痺の指の運動を回復するニューロリハビリテーション」
について解説します。
注意事項!
このサイトでご紹介している運動は、あなたの身体状態を評価した上で処方されたものではありません。 ご自身の主治医あるいはリハビリ担当者にご相談の上自己責任にて行ってくださるようお願い申し上げます。