脳卒中片麻痺の痛みと視床痛のケア
はじめに
脳卒中片麻痺で痛みを訴える方を多く経験します。
というよりも脳卒中片麻痺のほとんどの方が何がしかの痛みを訴えていると言っても過言ではないでしょう。
しかし本来の脳卒中片麻痺の感覚障害の症状としての痛みは、それほど多いわけではありません。
視床痛に代表されるような「中枢性脳卒中後疼痛」の出現頻度は、脳卒中患者全体の 8~35 %程度と言われています。
実際には10~20%程度で、そのうち日常生活に支障をきたすような重症な「脳卒中後疼痛」は数%程度なのではと思われます。
それではなぜ脳卒中片麻痺のほとんどの方が痛みを訴えるのでしょうか?
その原因としては、脳卒中片麻痺の神経症状ではない、本来なら疼痛ケアで改善可能な痛みの訴えが多く含まれているように感じます。
これらの脳卒中片麻痺に伴う痛みの多くは、脳卒中の急性期に身体に加えられた数々のストレスによって、二次的に作り出されたもので、キチンとしたケアによって改善可能なものがほとんどなのです。
今回は、視床痛を代表とする「脳卒中後疼痛」と、その他の脳卒中片麻痺に二次的に起きる痛みの成り立ちと、その対処方法についての解説を行います。
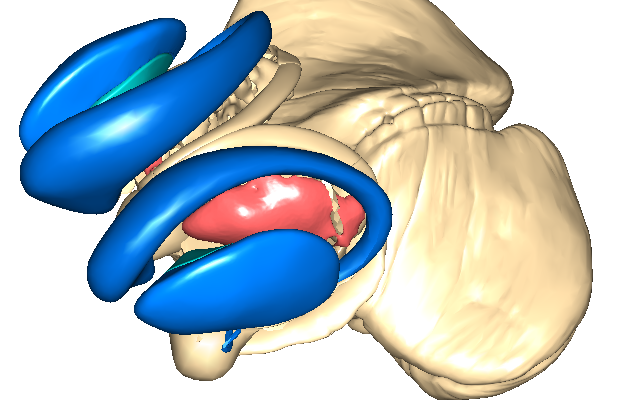
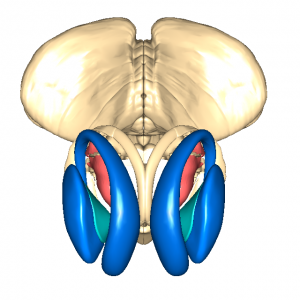
視床の機能について
視床は大脳基底核のやや内側で中脳のやや上方に存在している神経核です。
視床の機能は非常に多岐にわたっています。
感覚の統合や調節、平衡感覚や視覚、聴覚、嗅覚、味覚、体性感覚の処理に関わり、それらの感覚情報の処理と、その中で今必要な情報と必要ない情報を振り分けて意識に上らせるか無視するかを決めたりする作業に深く関与しています。
それと同時に大脳基底核や小脳と連携して運動調節回路を形成して、運動調節の中枢となっています。
『後索-内側毛帯路』、『脊髄視床路』、『脊髄網様帯視床路』などの感覚経路のほどんどが視床を経由していますし、運動調節の経路も、ほとんどが視床に関わっています。
視床の障害によりおこる問題
- 視床痛
- 体性感覚障害
- 失立・失歩
- 視床性運動失調
- パーキンソン症候群
- 視床性失語
- 視床性認知症
- 眼球運動障害
- 意識障害
視床の障害で上記のような様々な問題が発生することが分かっています。
視床痛「中枢性脳卒中後疼痛」について
視床痛とは、視床の梗塞や出血などにより、麻痺側の半身の激しい痛みを生じる、脳卒中の中枢性疼痛の症状です。
しかし脳卒中後に出現する中枢性疼痛は、視床によるものだけでなく、被殻や内包や脳幹部の障害でも起きることが分かっていて、現在は「中枢性脳卒中後疼痛」と呼ばれています。
視床痛の痛みの特徴
視床痛の痛みの特徴は以下の6点が挙げられます
- 何もしなくても常に痛みを感じる「自発痛」
- 痛覚の過敏
- 痛みのある周辺の知覚が鈍くなっていたり感じなくなっている
- 触覚や圧迫感の刺激を受けると急に痛みが誘発されるアロデニアナなどの誘発痛がある
- 熱いお湯や強目の痛みを感じると広範囲に激烈な痛みを誘発するハイパーパチアがある
- 視床痛の痛みは脳卒中発症の数週間後~数ヶ月後から発生する
視床痛には上記のような特徴があり、脳卒中患者のおよそ1割程度が激しい中枢性脳卒中後疼痛になると言われています。
視床痛「中枢性脳卒中後疼痛」以外の脳卒中の痛みはほとんどが筋肉痛!
脳卒中のほぼ1割程度が視床痛などの中枢性脳卒中後疼痛であるなら、残りの脳卒中の痛みの原因はなんなのでしょう?
実はその痛みのほとんどが脳卒中の様々な症状によって、二次的に起きる、筋肉や関節の機能障害による痛みなのです。
例えば脳卒中の急性期には自律神経機能が混乱して、手足や体幹の筋肉の浮腫が起こります。 また交感神経により、筋緊張が高まります。
さらには脳内の興奮性ニューロンと抑制性ニューロンのバランスが崩れて、麻痺側の手足の筋緊張が高まります。
これらのことが合わさって、麻痺側も健側も合わせた、手足や体幹の筋肉の血流が障害されることで、それらの筋肉が異常に凝って硬くなった状態に陥ってしまいます。
ですから集中治療室で寝ている患者さんの背中は洗濯板の様にガチガチで、手足はパンパンに浮腫んでいます。
これらの問題が、集中治療室から出た瞬間に自動的に解決される訳はなく、皆さんの肩や腕や腰や膝の痛みは退院後も引きずることになります。
健康な時に五十肩になったり、ぎっくり腰になったら、すぐにそれに気がついて整形外科にかかったり、マッサージなどの施術を受けるのです。
でも残念ながらあなたは脳卒中患者さんなので、「これは脳卒中の症状だ」と思い込んでしまいます。
実はあなたのリハビリを担当している理学療法士や作業療法士も、「これは脳卒中の症状だ」と思い込んでいる場合が多いんですよ!
これらの脳卒中に伴い二次的に発生する痛みに関しては、視床痛などの「中枢性脳卒中後疼痛」とは分けて考える必要があり、適切なケアを行うことで大体は良くなります。
以下に典型的な脳卒中後に二次的に発生する筋肉の痛みに関して解説しておきます。
脳卒中後に二次的に発生する痛み
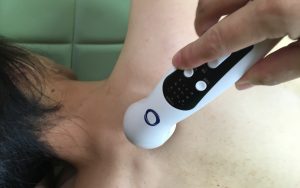
頸部の痛み
脳卒中では大脳基底核の機能が障害されたり、前庭脊髄反射の亢進などが原因となって、頭や首の角度を調節する筋肉の緊張が高まったり、左右の筋肉で緊張に差が出たりします。
それにより首の周囲に痛みが出たり、頭痛になったりします。
頸部の痛みの原因となる筋肉
- 頭最長筋
- 頭板状筋
- 頭半棘筋
- 胸鎖乳突筋
痛みのケアはこれらの筋肉に対して、超音波マッサージやバイブレーターを利用したマッサージ、スリングを利用した首の運動などを行って、筋肉のこわばりをほぐしていきます。
肩の痛み
脳卒中による二次的な肩の痛みの原因は、ほとんど五十肩と同じで、肩関節周囲炎と呼ばれるものです。
肩関節は元々が、肩の関節を大きく動かせるようにするために、関節が浅く広くできていて、それを補うために、肩関節の周囲には『肩甲筋板』と呼ばれる筋肉があります。 これらの小さな筋群の作用で、上腕骨の骨頭を肩関節の凹み(関節窩)に引き込んでいます。 またこれらの筋群は肩関節の細かな運動の調節を行っています。
脳卒中の急性期には、この『肩甲筋板』の筋群が、片麻痺による緊張亢進や浮腫によって、筋機能不全となり、強張ってしまいます。
またこの時に寝ていて寝返りをするときなどに、うっかり麻痺側の腕を体の下敷きにして、麻痺側の肩関節の亜脱臼を起こしたりすると、さらにこの肩甲筋板の筋群が障害されます。
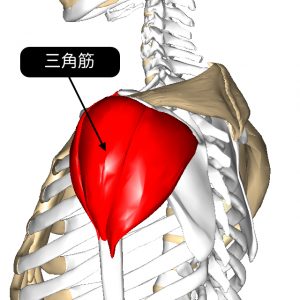
さらに肩甲筋板の障害に関連して、三角筋にも筋機能不全が起こり、さらに肩の痛みの範囲が広がります。
肩の痛みの原因となる筋肉
- 棘上筋
- 棘下筋
- 大円筋
- 小円筋
- 三角筋
肩甲骨の周囲の痛み
脳卒中片麻痺により肩甲帯の周囲にあって、肩甲骨を動かしている筋肉の麻痺が起きると、麻痺した腕の重みで、肩甲骨が引き下げられてしまいます。
そして肩甲骨を動かしている、肩甲帯周囲の筋肉に負担がかかり、それらの筋肉の痛みが出現します。
左右の肩の高さが違ってしまうと、それだけでバランスが低下しますし、肩甲帯の運動は姿勢制御にとても重要です。
肩甲骨の周囲の痛みの原因となる筋肉
- 肩甲挙筋
- 大・小菱形筋
- 前鋸筋
- 小胸筋
腕と手指の痛み
脳卒中片麻痺で多く見られるのが、ウェルニッケ・マンの肢位と呼ばれる腕の強張りで、肘関節と手首を曲げて指を握り込んだ姿勢をとります。
この状態が慢性的に長く続くと、肘を曲げたり伸ばしたりする筋肉や、手首や指を曲げたり伸ばしたりする筋肉が常に緊張しているために、血流が阻害されて強張ってしまいます。
これを放置すると腕の痛みだけでなく、関節が固まって動かなくなる「関節拘縮」となります。
特に指先が拘縮して動かなくなることで、手指を動かす伸筋も屈筋も過緊張状態になり、そのために手指の皮膚・筋・腱からの「過緊張状態の感覚刺激」が絶えず脊髄や脳に送り込まれ、この偏った異常な入力が続くことで、脊髄や脳の神経が異常な適応をとり、ますます筋緊張が高まる状態に陥ります(適応不全)。
また手指の筋肉が強張ることで、顔面の筋肉や頸部の筋肉もこわばってしまい、会話をする機能や、集中力も低下してしまいます・
腕の痛みの原因となる筋肉
- 三角筋
- 上腕二頭筋
- 上腕三頭筋
- 腕橈骨筋
- 前腕の手根屈筋群
- 前腕の手根伸筋群
- 総指伸筋
- 浅指屈筋
- 深指屈筋
- 長掌筋
- 拇指球筋
背骨の痛み
脳卒中急性期の長期間の寝たきりによって、脊柱起立筋群が強張って、背骨に沿った左右の筋の痛みが出現します。
それは半棘筋群や最長筋群の強張りによる背中全体にわたる背骨の脇の痛みであったり、腸肋筋群の強張りによる肩甲骨のすぐ下から腰の脇にかけての痛みであったりします。
これは強張って障害された筋肉の背骨からの位置関係によって、痛みの場所が変わります。
半棘筋群がの痛みは、背骨のすぐ両脇か左右片側に痛みを感じます。
最長筋群の痛みは、背骨から少し離れて、背骨の両脇の筋肉が大きく盛り上がった辺りで痛みを感じます。
腸肋筋群の痛みは、肩甲骨のすぐ下辺りから、腰の両脇にかけての痛みを感じます。
背骨の痛みの原因となる筋肉
- 半棘筋群
- 最長筋群
- 腸肋筋群
腰の痛み
腰の痛みは痙性麻痺のせいで、強張って力が弱まった股関節周囲の筋肉のコンディションが悪化することで起こります。
これは一般的な腰痛とほとんど同じです。
腰痛のことを昔は座骨神経痛と呼びましたが、実は坐骨神経は痛みを感じません。
これはちょうど坐骨神経の通り道にある、梨状筋や閉鎖筋、双子筋などの筋肉のコンディションが悪化して痛みが出たことから、昔の人が坐骨神経の痛みだろうと考えたのです。
脳卒中の腰の痛みも、これと全く同じようなものです。
ただ筋肉を痛めた原因が、「脳卒中の痙性麻痺に負担がかかったのか」、「働き過ぎで無理をしたのか」の違いです。
腰の痛みの原因となる筋肉は⒈ 腰椎周囲の痛みと、⒉ 股関節周囲の痛みと、⒊ 腰椎から仙骨の中心部にかけての3つの痛みに分けられます。
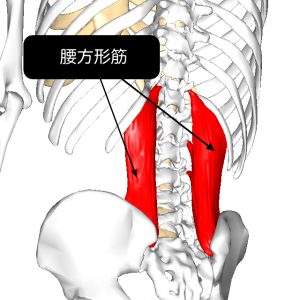
腰椎周囲の筋肉の痛み
- 腰腸肋筋
- 腰方形筋
股関節周囲の痛み
- 中殿筋
- 梨状筋
- 上・下双子筋
- 外・内閉鎖筋
腰椎から仙骨の中心部にかけての痛み
- 最長筋の仙骨への付着部
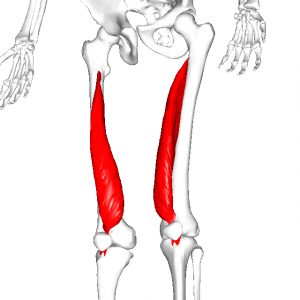
膝の痛み
膝の痛みは脳卒中片麻痺の歩行パターンの影響を大きく受けて起こります。
脳卒中片麻痺の歩行パターンで多いのが、① 麻痺側の腰を後ろに引いて健側を前に出すようにして歩くパターンと ② 麻痺側の足を外側にぶん回すようにして歩くパターンです。
① 麻痺側の腰を後ろに引いて健側を前に出すようにして歩くパターンの場合の、この歩行パターンになってしまう原因は、麻痺側の股関節周囲の筋肉のパフォーマンスが不足して、麻痺側の脚で十分な体重支持を行えないために、麻痺側の骨盤が後ろに引けてしまい、健側の状態が前にせり出すような姿勢になって歩行します。
この歩行パターンでは、麻痺側の脚をついて健側の脚を振り出す時に、麻痺側の腰が引けて膝が伸ばしきった状態で体重がかかるため、麻痺側の膝関節へ過度の負担がかかってしまいます。
この歩行パターンを長く続けると、「反張膝」と呼ばれる、膝が反対側に曲がった状態になるリスクが高まります。
またそれに伴って、膝関節周囲の筋肉に過剰な負担がかかることで痛みが出現します。
② 麻痺側の足を外側にぶん回すようにして歩くパターンの場合も、歩行中にほとんど膝関節の屈伸が行われずに、膝を伸ばしきりの状態で歩くため、膝関節周囲の筋肉は常に緊張して短縮した状態になります。
このため筋肉のポンプ作用が働かないために、筋肉の血流が不足してしまい、膝関節周囲の筋肉が硬く強張りやすくなり痛みが出現します。
膝の痛みの原因となる筋肉
- 内側広筋の膝関節よりの部分
- 外側広筋の膝関節よりの部分
- 股関節内転筋群
- 膝窩筋
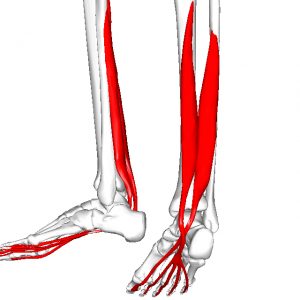
足の痛み
脳卒中片麻痺で足の痛みにも、いくつかの原因があります。
脳卒中片麻痺の足の痛みの原因
- 足関節を伸ばす下腿三頭筋の緊張などによる「内反尖足」になりフクラハギの裏側や足先の痛みが起こっている。
- 足のアーチを作る筋肉が弱くなることで、足のアーチが崩れて「扁平足」になり足の裏に痛みが起こっている。
- 歩行パターンの問題で、歩くときに爪先に体重が乗せられず踵体重になっていることで、足底の筋肉に負担がかかり、足の甲に痛みが起こっている。
などの問題が挙げられます。
足の痛みの原因となる筋肉
- 下腿三頭筋
- 前脛骨筋
- 足底筋膜
- 短趾屈筋
- 短趾伸筋
- 長趾伸筋
脳卒中後に二次的に発生する痛みの悪循環サイクルの解消
これらの痛みをきちんとケアしていくことは、脳卒中のリハビリテーションを適切に進める上でとても重要です。
動作時に常に痛みが出ることで、痛みをごまかすために間違った運動を行うことで、きちんとした運動が学習できずに、さらにおかしな動作を積み上げていき、そこから新たな痛みが生じるという、動作の悪循環パターンに陥ってしまいます。
痛みを出さないための正しい動作を身につけることが最終的には必要になりますが、その動作を学習するためには、まずは痛みの出ている筋肉のコンディションを整えて、痛みを解消しておくことが必要になります。
痛みの出ている筋肉に対するコンディショニング
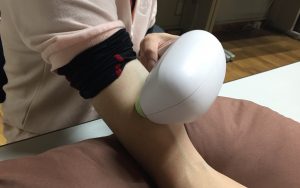
超音波治療器によるマイオセラピー
超音波による微細な振動で筋線維の血流改善と線維化している筋線維の活性化を行います。
最近では家庭用の超音波マッサージ器が、米国の医療機器メーカーから比較的安価に販売されており、アマゾンで簡単に購入ができます。
バイブレーターによるマッサージ
バイブレーターによる粗めの振動により、筋線維のストレッチと血流改善を行います。
スリングセラピー+振動セラピー
スリングにバイブレーターの振動を組み合わせることで筋肉の感覚センサーを刺激しながら、筋肉の安定的な運動を引き出すことで筋肉の活動性を高めていいます。
これらの運動を継続することで、痛みの出ている筋肉のコンディションを改善して痛みの解消を行います。
視床痛のケア
では話を視床痛に戻しましょう。
視床痛の原因としては、まだはっきりしたことは分かっていません。
治療方法としても確立されたものはなく以下のような薬物療法と外科的療法が試みられています。
薬物治療
- 抗うつ薬
- 抗てんかん薬
- NMDA受容体拮抗薬 など
外科治療
- 大脳皮質運動野刺激療法
- 脊髄刺激療法
その他の治療方法
- 反復経頭蓋磁気刺激療法
などが挙げられます。
リハビリテーションによる視床痛の改善!
ですがこのサイトをご覧になっている方で視床痛に悩んでおられる方は「リハビリでなんとかする方法はないのか?」と考えておられることでしょう。
では視床痛に対してリハビリテーションで痛みを和らげる方法はないのでしょうか?
実は視床痛の痛みについては、純粋な中枢性の痛みと、今まで説明してきた、脳卒中片麻痺の二次的に起きる痛みが合わさって、今の痛みになっていると考えられます。
ですから改善可能な二次的な痛みを軽減するだけでも、視床痛の痛みの何割かは解消できることになります。
また二次的な痛みが視床痛の中枢の痛みの感覚を誘発している可能性もあるため、二次的な痛みを改善することで、視床痛自体も軽減できる可能性もあります。
では視床痛に合併する二次的な痛みを改善するリハビリテーションを行う上で何か支障はないのでしょうか?
実は視床痛には最初にご説明したように、アロデニアやハイパーパチアと呼ばれる、感覚刺激による急激な激しい痛みの誘発が起きることが知られています。
ですから下手に強めのマッサージを行うと、このアロデニアやハイパーパチアを誘発して、さらに痛みがひどくなってしまう可能性があるのです。
ここで絶対確実な方法ではありませんが、アロデニアやハイパーパチアの誘発を回避しながら、脳卒中片麻痺の二次的な痛みを改善する方法として、段階的な超音波マッサージによるマイオセラピーをご提案します。
段階的な超音波マッサージによるマイオセラピー
方法としては、まずは対象となる痛みのある筋肉に対して、一番弱い振動刺激で5分程度の短時間の超音波の照射を行います。
そこでアロデニア・ハイパーパチアが出現しなければ、超音波の照射時間を10分に延長します。
ここでもアロデニア・ハイパーパチアが出現しなければ、超音波の振動強度を1段階高めて5分間の照射を行います。
それでもアロデニア・ハイパーパチアが出現しなければ、超音波の照射時間を10分に延長します。
このようにして徐々に超音波の刺激を強くしながら、マイオセラピーを進めていきます。
超音波マッサージ器での治療がうまくいくようであれば、スリング+振動セラピーによる運動療法を併用して筋肉のコンディショニングを進めていきます。
まとめ
残念ながらリハビリテーションによる視床痛の完全な解消は、現時点では不可能です。
しかし視床痛の特性を理解して、アロデニアやハイパーパチアを回避しながら、丁寧に脳卒中片麻痺による二次的な痛みのケアを進めていくことで、視床痛の痛みを軽減し、誘発痛の発生頻度を低下させる可能性はあります。
視床痛は非常に辛い痛みです。
この視床痛を少しでも軽減してあなたの生活が楽になるように願っています。
最後までお読みいただきありがとうございました。
注意事項!
このサイトでご紹介している運動は、あなたの身体状態を評価した上で処方されたものではありません。 ご自身の主治医あるいはリハビリ担当者にご相談の上自己責任にて行ってくださるようお願い申し上げます。